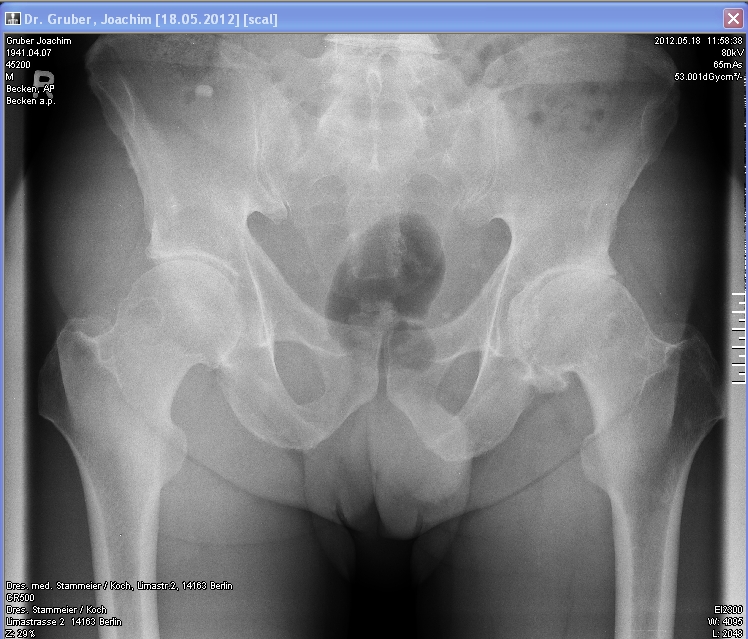

Strahlenbelastung: 53 dGy cm2
Bei einer bestrahlten Hüftfläche von 40 cm x 30 cm ergibt sich auf dieser Basi:
53 dGy cm2 = x Gy (40 * 30 cm2)
x = 4.4 10-3,
also Dosis = 4.4 mSv = 440 mrem (oberer Rand der üblichen diagnostischen Dosen).
Meine Hüfte vor OP, 6.11.2013 (Bundeswehrkrankenhaus Berlin)
Strichzeichnung: Hüft-Total Endoprothese, eingesetzt 14.11.2013, Chirurg: Dr. Rieger, Orthopädie und Unfallchirurgie (Station M2)
Entlassungsbericht vom 22.11.2013
meine Hüfte nach OP, 24.11.2013
Strahlenbelastung am 24.11.2013 (am Gerät abgelesen und handschriftlich mitgeteilt): 57 microGray m2.
Bei einer bestrahlten Hüftfläche von 40 cm x 30 cm ergibt sich auf dieser Basis:
57 10-6 Gy m2 = x Gy (0.4 * 0.3) m2.
x = 0.475 mGy = 0.475 mSv = 47.5 mrem
(übliche diagnostische Dosis)
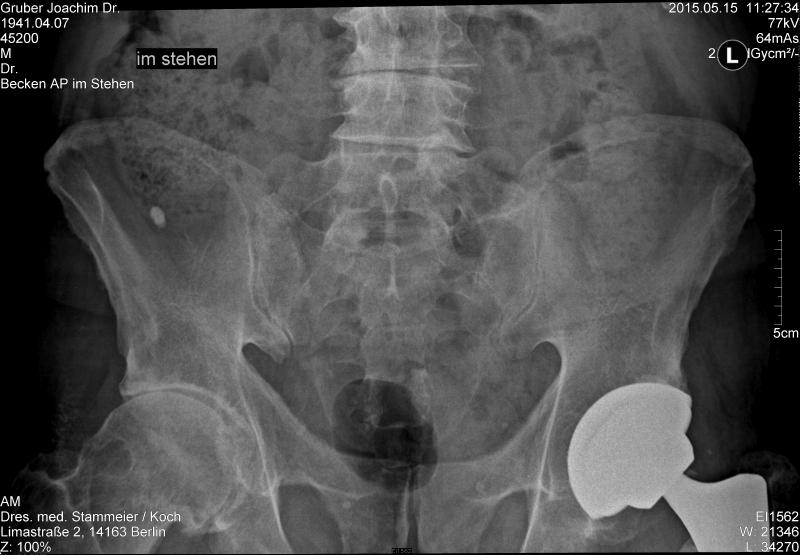
meine Hüfte am 15.5.2015. Kontrolle des TEP-Sitzes.
Strahlenbelastung: 2.22 dGy cm2 = 0.222 Gy cm2.
Bei einer bestrahlten Hüftfläche von 40 cm x 30 cm ergibt sich (auf dieser Basis)
0.222 Gy cm2 = x Gy (40 x 30) cm2
x = 0.185 mGy = 0.185 mSv = 18.5 mrem
Frage von Koch: "Wie fühlt sich das rechte Hüftgelenk an?"
Zeitliche Variation meiner hs-CRP-Konzentration (2009 - 2015)
Vergleichswerte:
Marty T. Mertens, Jasvinder A. Singh, Biomarkers in Arthroplasty: A Systematic Review", The Open Orthopaedics Journal, 2011, 5, 92-105 (Cache).
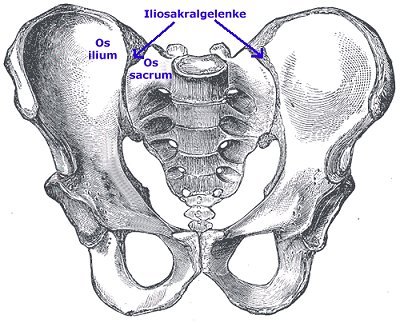
Vermutung von Anja Burghard (in Barbara Büttemeyer Gesundheitspraxis am Winterfeldtplatz, Winterfeldtstraße 60, 10781 Berlin-Schöneberg):
Grund für Schnappen ist nicht schnappende Hüfte (external, internal)
Ilio-Sacral-Gelenk ist immer sehr steif, wie beide Hüftgelenke am Femur.
Zu dessen Lockerung (unabh. von OP) manuelle Therapie von Dr. Reinhard Koch (Orthopädie am Mexikoplatz) verschreiben lassen
Ungeordnete Fragen
|
Symptome Schmerzen
Asymmetrie
Coxa Saltans
|
J Am Acad Orthop Surg. 1995 Oct;3(5):303-308.
Coxa Saltans: The Snapping Hip Revisited.
Source
School of Medicine, University of Missouri, Columbia.
Abstract
Coxa saltans, or "snapping hip," has several causes. These can be divided into three types:
Diagnosis of the external and internal types is usually made clinically. Radiography can be useful in confirming the diagnosis, particularly when bursography shows the iliopsoas tendon snapping with hip motion. Other radiologic modalities, such as
may also be helpful, especially when there is an intra-articular cause. Most cases of snapping hip are asymptomatic and can be treated conservatively. However, if the snapping becomes symptomatic, surgery may be necessary. There may also be a role for arthroscopy in the treatment of intra-articular lesions.
Literatur:
Snapping Hip Syndrome (WebMD)
Sport-Specific Biomechanics (Medscape)
Causes (Medscape)
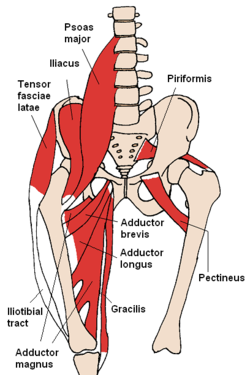
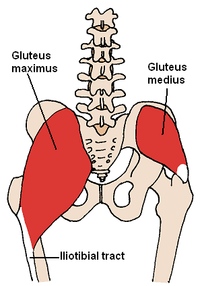
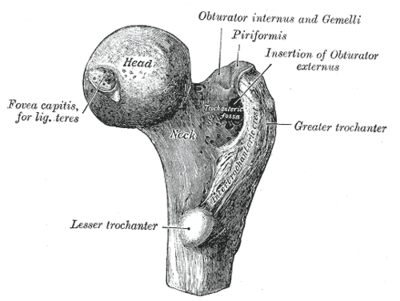
The term iliopsoas refers to the combination of the psoas major and the iliacus at their inferior ends. These muscles are distinct in the abdomen, but usually indistinguishable in the thigh. As such, they are usually given the common name "iliopsoas" and are referred to as the "dorsal hip muscles"[1] or "inner hip muscles"
The iliotibial tract or iliotibial band (a.k.a. Maissiat's band, IT Band) is a longitudinal fibrous reinforcement of the fascia lata. The action of the ITB and its associated muscles is to flex, abduct, and medially rotate the hip. In addition, the ITB contributes to lateral knee stabilization. During knee extension the ITB moves anterior, while knee flexion moves the ITB posterior. (Wikipedia)
Despite the many descriptions of possible mechanisms, the most common causes of snapping hip syndrome include either subluxation of the iliotibial band over the greater trochanter or sudden movement of the iliopsoas tendon over the iliopectineal eminence.
(to (sub)luxate = to be forced (partially) out of place or joint; to be displaced; to (partially) dislocate, Free Online Medical Dictionary)
____________________________________________________
Medscape
Physical Therapy (Medscape)
ROM
It is important to check both active and passive range of movement (ROM) of the hip to assess and establish limitations and barriers. Actual measurements will help to the clinician to monitor the patient's progress over time.
Special Tests (Medscape)
FABER (flexion, abduction, external rotation) or Patrick test: This test is frequently used to differentiate lumbar spinal problems from primary hip pathology. This comprehensive maneuver elicits anterior hip or groin pain. If there is significant loss of ROM from a mechanical means (ie, not pain-inhibited), consider an intra-articular problem, such as hip arthritis or avascular necrosis. If groin pain is elicited and yet the range of motion is relatively normal, suspect iliopsoas tendinitis. If the FABER/Patrick test produces posterior hip pain, consider a disorder of the sacroiliac (SI) joint. To perform this test, the patient's affected hip is moved into flexion, abduction, and external rotation while he or she lies supine with one ankle placed over the opposite knee ("figure 4" position). If pain is elicited when the examiner presses down on the flexed knee, this test may indicate an SI joint pathology or adductor muscle and tendon pain.
Treatment (Physiotherapy, Medscape)
Once snapping hip symptoms have decreased and the patient is able to return to daily and athletic activities, a maintenance program of stretching and strengthening can be initiated. Programs typically consist of light aerobic activity (warmup) followed by stretching and strengthening. Maintenance of the
is important for reducing recurrences. Likewise, recommend a maintenance-level strength-training program at least twice a week to assist with lumbopelvic and lower extremity stability.
External snapping hip syndrome (iliotibial band, bursitis, or both) is commonly associated with physical therapy examination findings that include leg length difference (usually the long side is symptomatic),
Because the findings from the physical therapy examination are similar in iliopsoas and trochanteric bursitis, treatment of these pathologies is also similar. As described for trochanteric bursitis, every effort should be made to balance length and strength in musculature and to balance the biomechanics of the involved extremity to the uninvolved extremity. Lumbopelvic stability is particularly important in this patient population. Once treatment goals have been accomplished, restoration of normal movement patterns should decrease the mechanical stresses placed on the affected muscle, tendon, or bursa.
|
How to foam roll hip adductors Dr. Ben Kim |
|
|
|
Your hip abductors (another link) are muscles that lie on the upper and outer portion of your buttocks. These muscles - called your gluteus medius and minimus - allow you to move your lower extremities out and away from your midline. They also allow you to rotate your legs inward so that the toes of one leg face your opposite leg. Functionally, your gluteus medius and minimus are essential to stabilizing your pelvis as you stand, walk, and run. To get a sense of how important they are, stand with your feet facing forward, stabilize your arms against a wall, then slowly raise one knee up towards your abdomen. As you do this, the gluteus medius and minimus of the opposite leg automatically contract to keep your pelvis from tilting to the side that you're raising. |
|
<iframe width="420" height="315" src="//www.youtube.com/embed/gtlDxWjaoUA" frameborder="0" allowfullscreen></iframe> https://www.youtube.com/watch?v=gtlDxWjaoUA&feature=player_embedded Foam rolling in this fashion is a highly effective way of lengthening tight hip abductors by improving fluid, nutrient, and waste exchange in the area. Foam rolling also promotes a healthy layer of fascia between your muscles and skin, which is important for allowing healthy movement of all of these specialized tissues, thereby decreasing risk of sprains and strains in this region. |
|
Diskussionsforum für orthopädie-technische Fragen Was hilft bei einer Schnapphüfte http://www.ot-forum.de/e3125/userThreadShow?tid=4019 Was hilft bei einer Schnapphüfte? 2011/06/08 19:21:14 GMT+0 Autor: mirca E-Mail: fakebook11 (at) web punkt de Ich habe eine Schnapphüfte und ich schwöre auf Flossenschwimmen! Was hilft bei einer Schnapphüfte? 2008/05/04 12:06:42 GMT+0 Autor: Jessica G. E-Mail: engelchen47574 (at) lycos punkt de Hallo Ich habe seitdem ich 14Jahre alt bin Probleme mit meinen Hüften, welche sich nachher als Schnapphüften herausstellten, und das beidseitig. Mein Arzt wollte damals dass ich mich an beiden Hüften operieren lasse, aber das habe ich mir in dem Alter nciht gefallen lassen, weil ich nicht mein ganzes Leben lang mit zwei großen Narben an den Hüften rumlaufen wollte. Zum Glück, denn ich bat meinen Hausarzt zusätzlich um einen Rat und er empfohl mir eine Kur in der Sportklinik Hellersen. Mit viel Überredungkunst und viel Glück konnte ich diese Kur bei meiner Krankenkasse beantragen und begann anfang des nächsten Jahres mit der Kur. Die drei Wochen taten mir total gut und ich habe seitdem weniger Probleme. Während der Kur hatte ich täglich ein volles Programm welches aus
So hatte ich meine festen Termine und habe mein Programm regelmäßig durchgezogen. Ich empfehle jedem solch eine Kur!! Natürlich sind die Symptome nicht komplett verschwunden, und ich muss auch weiterhin meine Übungen durchführen, aber ich habe im Gegensatz zu vorher nur noch sehr selten Schmerzen an den Hüften und ich kann mich wieder viel besser bewegen. Vorher hatte ich schon unerträgliche Schmerzen wenn ich einfach nur gelaufen bin. Ein Beispiel: Ich war mit meiner Mutter einkaufen und schob dabei den Einkaufswagen, ich musste mitten im Laden stehen bleiben weil die Schmerzen so schlimm waren, dass ich fast nicht mehr laufen konnte. Mittlerweile, 5 Jahre später, bin ich wie schon gesagt an den meisten Tagen im Jahr schmerzfrei, und wen ich zwischendurch mal wider probleme habe, was ja normal ist, dann mache ich meine Übungen und gehe die Sache etwas langsamer an. Aber es geht mir auf jeden Fall viel viel besser als vor 5 Jahren. Lieber Gruß Jessica G. Was hilft bei einer Schnapphüfte? 2008/04/18 20:17:06 GMT+0 Autor: Pink E-Mail: t punkt dzambas (at) web punkt de Hi ich bin 19 und leide auch an der "Schnappende hüfte" (Coxa saltans),
Wenn ich normal gehe oder die Treppe steige springt mein Tractus iliotibialis über den Trochanter major. Und das tut höllisch weh. Und durch die Schnappende hüfte habe ich eine Bursitis trochanterica bekommen. Ich bin ca. zu 7 Orthopäden gegangen, zum Neurologen, habe meine re. hüfte geröngt und ein MRT gemacht. Aber es war nichts auf den Bildern zu sehen. Ich muss aufjedenfahl eine OP machen, ich habe gehört dass so eine Op nicht ganz ungefäherlich ist. Und bei mir hilft keine Gymnastik meh, ist zu spät und würde nur mehr schmerzen verursachen. Konservative Therapie:
Operative Therapie: - Nur bei erheblichen therapieresistenten Beschwerden. - Es gibt verschiedene Verfahren, z.B.
Ich kann - Ich rate euch nicht nur zu einen Orthopäden zugehen. Hätte ich es gemacht, hätte ich jetzt eine neue Hüfte. liebe grüße Autor: Baermuc E-Mail: Baermuc2324 (at) aol punkt com Hallo, ich dachte nicht, daß so viele Menschen unter schnappenden Hüften leiden. Bei mir wurde vor jetzt genau 36 Jahren meine schnappende Hüfte operiert, die Gesäßmuskeln gespalten und das Trochanterband gerafft und am Oberschenkel angenäht. Die Op verlief gut. Ich lag dann noch 4 Wochen im Becken-Beingips und war damals insgesammt 9 Wochen krankgeschrieben. Das Schnappen war weg aber auch die Kraft in der Hüfte. Seit der Op hatte ich keine ausdauernde Kraft im rechten Bein mehr, obwohl die Kraft momentan voll da war. Bei längerem Gehen wurde das Bein sehr schnell müde und ich mußte immer Pausen machen. Warum, konnte mir bis heute niemand erklären. Vor ca. 15 Jahren begann dann meine linke Hüfte auch zu schnappen und ich stand wieder vor einer Op. Ich schob das aber immer wieder hinaus und las dann über eine Behandlung mit Thomasschiene und Beckenkorb. Ich sprach dann mit meinem Orthopäden darüber, der war sehr skeptisch, ob ich in meinem Alter diese Behandlung durchstehen würde, ich war da 50 Jahre alt.
Ich bin dann knapp ein Jahr mit diesem ding rumgelaufen und habe meine Beinmuskeln durch Gymn. und isometrischen Übungen total umgebaut. Der Erfolg war der, daß ich bis heute keinerlei Beschwerden mehr habe und die Schiene seit 10 Jahren im Keller steht. Vielleicht hilft es jemanden das zu lesen. Gruß Baermuc Was hilft bei einer Schnapphüfte? 2007/03/01 10:11:16 GMT+0 Autor: Nicole E-Mail: nicole1987 (at) gmx punkt ch Ich bin 20 Jahre alt, und bei mir wurde im Dezember 2006 eine schnellende Hüfte diagnostiziert. Vor 5 Wochen wurde ich operiert und es ist alles gut gelaufen. Leider hatte ich das schnappen nach 5 Wochen wieder leicht gespürt, jetzt weiss ich noch nicht wie es weitergeht. Nächste Woche hab ich den nächsten Arzttermin. Ich möchte nicht nochmal unters Messer, möchte schon längstens wieder arbeiten gehen. Was hilft bei einer Schnapphüfte? 2006/07/03 15:15:44 GMT+0 Autor: Sabine E-Mail: shoffi70 (at) gmx punkt de Ich wußte gar nicht das es doch so viele menschen mit einer schnappenden Hüfte gibt. Bin heute 36 J. und bei mir fing es mit 16 J an. Man hatte mich erst als Simulant hingetsellt. Bis ich mit 22 J einen guten Orthopäden gefunden habe der die richtige Diagnose stellte. Bei mir half dann nur noch eine OP. Ok es ist nicht bei einer geblieben weil es bei mir ziemlich hartnäckig war. Auch hatte ich das Problem auf beiden Seiten. Es wurden beide Seiten mehrfach operiert weil man die genaue Behandlung nach der OP damals nicht wußte. Heute bin ich schmerzfrei und kann alles machen. Sport etc. Also gebt die Hoffnung nicht auf man kann immer was machen man muß nur gute Ärzte haben. Was hilft bei einer Schnapphüfte? 2006/06/13 15:39:47 GMT+0 Autor: phil E-Mail: philak (at) web punkt de Mein Orthopäde verschrieb mir bei coxa saltans (da springt ein Band oder so was über den Rollhügel, das ist das herausstehende knubbelige Stück, wo der Oberschenkelknochen abknickt und zum Oberschenkelhals wird)
Grüsse Phil Was hilft bei einer Schnapphüfte? 2006/05/15 18:47:38 GMT+0 Autor: Denise E-Mail: deniseribbe (at) freenet punkt de Ich bin 19 und leide auch an der "Schnapphüfte" (Coxagaltens mit schmerzhafter Funktionsstörung), extreme Probleme habe ich seit Anfang April, bin auch seit dem krankgeschrieben. Die Therapiemaßnahmen bei einer Schnapphüfte sind unter anderem Krankengymnastik (bei mir 6x) und wenn keine Besserung eintritt eine Operation in der die Sehne, welche für die Probleme verantwortlich ist (läuft außen/oben am Oberschenkel entlang), gespalten wird. Ebenfalls gibt es Antiflogistika (Schmerzmittel), ich rate jedem zu einem guten Orthopäden zugehen!!! Durch meine Schnapphüfte habe ich
Bei Anfragen kann ich eine gute Arthro-Klinik empfehlen!!! Lieben Gruß an alle Leidensgenossen, Fachbegriffe sind nur zur Erklärung beigefügt, bin im med. Bereich tätig. Trotz Hüft OP starke Schmerzen http://www.ot-forum.de/forum/diskussionsforum/index_ger.html Trotz Hüft OP starke Schmerzen 2010/04/16 09:50:22 GMT+0 Autor: Jürgen Kastner E-Mail: J punkt Kastner (at) gmx punkt de Also die Probleme mit einer Hüfte kenne ich glücklicherweise nicht. Ich wurde 2005 von Dr. Winter aus Heidelberg (s.u. Hip Resurfacing?) operiert. Ich hatte bedenken, dass ich meinen Beruf als Kampfsportlehrer nicht mehr ausüben könnte. Nach nur 8 Tagen Krankenhaus und 5 Wochen super Reha in Worms, war alles schon so weit im Lot, dass die Gehhilfen schon verschwinden konnten. Schmerzen hatte ich gar nicht und auch keinerlei Probleme. Mittlerweile habe ich mein Training so umgestellt und die Reha Übungen miteinbezogen, dass ich heute wieder alles machen kann. Spagat geht fast wieder, usw. Ich nehme wieder an Wettkämpfen teil, spiele Fußball, fahre Ski usw. Dr. Winter ist der Beste. Mittlerweile trainieren bei mir Leute Kampfsport mit den gleichen Problemen. Offensichtlich sind unsere Übungen wesendlich besser als das Spazieren gehen oder Schwimmen was von den meisten Ärzten empfohlen wurde. Gerne gebe ich Infos weiter. Ich wünsche Euch allen beste Gesundheit und eine schmerzfreie Hüfte. Trotz Hüft OP starke Schmerzen 2009/11/20 16:52:36 GMT+0 Autor: Rainer E-Mail: stehr-rainer (at) web punkt de hallo, ich habe trotz hüftop rechts 2006(minimalinvasiv) immer noch schmerzen im rechten oberschenkel. damals wurde mein knochen gesprengt und mit 2 cerquelagen zusammengehalten. allerdings hat sich im nachhinein herausgestellt, dass die obere cerquelage bereits bei der kontrollaufnehme 2 tage nach der op bereits offen war. die ärzte haben dieses weder mir noch den nachbehandelnden ärzten mitgeteilt. beim antritt in der reha (3 wochen nach op) stellte der dortige arzt fest, dass mein grosser rollhügel bereis ausgewandert war. ich trat die reha mit 10% belastbarkeit ab und verliess sie nach 4 wochen mit 40%. anschliessend liess ich mich nochmals operieren( diesmal 25 cm schnitt)wo 2 haken durch den rollhügel getrieben wurden und mit einigen windungen draht am oberschenkelknochen befestigt wurde. ergebnis: mein rechtes bein ist verkürzt, im bereich des hüftgelenkes ist unter der haut kein muskel mehr und die schmerzen strahlen in den rechten oberschenkel aus. eine physiotherapeutin stellte fest, dass der muskel im oberschenkel verkürzt ist und die muskelfasern miteinander verklebt sind. frage: kann man gegen solchen pfusch vorgehen? meine krankenkasse hat auf meinen entsprechenden bericht gar nicht reagiert. lg rainer |
------------------------------------------------------------------------------------------------
|
die akute oder chronische Entzündung eines Schleimbeutels (Bursa). Ätiol.: Begleiterscheinung entzündlich-rheumatischer Erkrankungen oder infektiös (Ggs. Bursopathie). Häufig nach örtlicher Infektion (z.B. infolge einer Penetrationsverletzung), aber auch nach stumpfem Trauma und bei degenerativen Prozessen der Nachbarschaft. Formen: serös, fibrinös, eitrig oder - schwerstgradig - nekrotisierend (B. destruens). Die chronische B. oft als produktiver Prozess, d.h. mit Zotten- u. Gelenkkörperbildung (= B. proliferans) oder mit gelatinöser Prallfüllung (Hygrom), seltener auch mit Kalkablagerungen (die Verkalkung häufig als Pseudobursitis-Manifestation, v.a. B. subdeltoidea u. B. coracobrachialis bei der Dupley-Krankheit). Ferner spezifische Formen, u.a. die B. gonorrhoica (akut bei Gonarthritis) und die B. tuberculosa (Letztere oft als Sekundärgeschehen bei tuberkulöser Arthritis u. Lymphadenitis). Klinik: Schwellung, meist auch Hautrötung, örtliche Schmerzen, evtl. Fluktuation. |
------------------------------------------------------------------------------------------------
|
Schnappende Hüfte - Coxa saltans: Ursachen Eine schnappende Hüfte kann folgende Ursachen haben:
Insbesondere junge Frauen sind von einer schnappenden Hüfte betroffen. |
|
|||||||||||||||||||||||||||||||||||||||||||||
|
Hüftkopfnekrose bei Erwachsenen
Die Symptome einer Hüftkopfnekrose sind in ihrer Schwere je nach Stadium der Erkrankung unterschiedlich. Meistens kommt es zu starken Schmerzen und Bewegungseinschränkungen im
Die Beschwerden lenken beim Arzt entsprechend den Verdacht auf eine Hüftkopfnekrose. Bestätigt wird diese Verdachtsdiagnose durch ein Röntgenbild, auf dem die Hüftkopfnekrose deutlich zu erkennen ist. Zu Beginn der Erkrankung kann eine Röntgenaufnahme allerdings in einigen Fällen nicht aussagekräftig genug sein. Hier empfiehlt sich die Durchführung einer Kernspintomographie mit Gabe von Kontrastmittel, wodurch sich die krankhaften Veränderungen des Hüftkopfes gut erkennen lassen. Bei einigen Patienten kann es zudem sinnvoll sein, ergänzend eine Computertomographie oder eine Szintigraphie durchzuführen. Bei der Szintigraphie wird eine schwach radioaktive Substanz in eine Vene gespritzt. Diese reichert sich in jenen Bereichen des Körpers an, in denen krankhafte Knochenveränderungen bestehen, so bei der Hüftkopfnekrose im Bereich des Hüftkopfes. Eine spezielle Kamera, die einige Stunden nach dem Spritzen der radioaktiven Substanz über den Körper des Patienten wandert, erfasst die Regionen, in denen sich die Substanz angereichert hat. Eine Szintigraphie ist beispielsweise dann sinnvoll, wenn der Verdacht besteht, dass neben dem Hüftkopf weitere Knochen von einer Knochenerkrankung betroffen sind.
Das Hüftgelenk stellt die Verbindung des Oberschenkelknochens mit der Hüfte dar. Der Gelenkkopf wird vom Oberschenkelknochen gebildet, die Gelenkpfanne vom Beckenknochen. Diese Verbindung muss entsprechend ihrer Funktion viele verschiedene Beanspruchungen gewährleisten. Das Gelenk muss ein hohes Maß an Bewegungsmöglichkeiten zulassen, die Sie selbst nachvollziehen können, wenn Sie Ihr Bein:
Außerdem braucht das Hüftgelenk durch den aufrechten Gang zusätzlich eine gute Stabilität. Eine Auflösung des Hüftkopfes wird als Hüftkopfnekrose bezeichnet. Grund für die Zerstörung des knöchernen Gelenkkopfes ist eine verminderte Durchblutung. An einer Hüftkopfnekrose erkranken hauptsächlich Männer im Alter zwischen 25 und 55 Jahren. Dabei sind bei 30% bis 70% der Patienten beide Hüftköpfe betroffen.
Risikofaktoren, die eine Hüftkopfnekrose begünstigen Was die verminderte Durchblutung des Hüftkopfes hervorruft, ist nicht immer eindeutlich zu erklären. Häufig sind Verletzungen oder Infektionen die Ursache . Es gibt aber auch andere Risikofaktoren, die die Entstehung einer Hüftkopfnekrose begünstigen. Dazu gehören
5 Stadien der Hüftkopfnekrose Eine Hüftkopfnekrose entwickelt sich in verschiedenen Stadien. Es werden insgesamt 5 Stadien unterschieden:
|
Koxarthrose (Hüftgelenksarthrose)
Die Arthrose des Hüftgelenkes wird in der Fachsprache auch Koxarthrose, Coxarthrose oder Arthrosis deformans coxae. Arthrosen entwickeln sich immer aus einem Ungleichgewicht zwischen der Belastungsfähigkeit des Gelenkes und der tatsächlichen Belastung. Das führt zu Schmerzen und Bewegungseinschränkungen. Die Hüftgelenksarthrose ist die dritthäufigste Arthroseform überhaupt. Weil die Menschen immer älter werden, nimmt auch die Zahl der Betroffenen zu.
|
Arthrose: Allgemeine Aspekte: Was ist Arthrose? Untergegangenes Knorpelgewebe kann der Körper nicht ersetzen. Arthrose ist der medizinische Fachbegriff für eine Gruppe von rheumatischen Erkrankungen, die als "degenerative rheumatische Erkrankungen " bezeichnet wird. Damit werden Gelenkerkrankungen beschrieben, die aufgrund von Veränderungen des Gelenkknorpels entstehen. Die Ursachen dieser Erkrankungen sind unterschiedlich. Das Beschwerdebild bzw. die biologischen Folgen sind aber sehr ähnlich. Einmal untergegangenes Knorpelgewebe kann vom Körper nicht ersetzt werden. Durch die Knorpelveränderungen bildet sich dann der Knochen im Gelenkbereich um. Die Betroffenen leiden unter
|
|
Eine kausale Therapie gibt es nicht. Aber gegen die Symptome kann man einiges tun. Jeder kann selbst helfen.
|
------------------------------------------------------------------------------------
Die Lebensdauer der Endoprothese ist individuell sehr unterschiedlich und liegt bei 10 - 20 Jahren.
Die Haltbarkeitsdauer spielt beim Einsatz einer TEP immer eine Rolle. Man weiß, dass sich mit den Jahren die Prothesen lockern und dann wegen erneut auftretender Schmerzen ausgewechselt werden müssen. Weil aber durch die Operation, bei der Aushöhlung des Knochens ein Knochenverlust stattfindet, kann man eine Prothese nicht beliebig oft wieder einsetzen. Jedes Mal müsste ja wieder ein bisschen Knochen abgetragen werden, um die neue Prothese richtig anzupassen. Deshalb ist der Einsatz einer TEP nicht beliebig oft möglich. Immerhin sollte heute von einer guten Hüftprothese erwartet werden können, dass sie zehn bis zwanzig Jahren lang beschwerdefrei funktioniert, bevor es zu erneuten Beschwerden kommt. Dieser Zeitraum ist individuell sehr unterschiedlich.
------------------------------------------------------------------------------------
orthozentrum.ch
Aufklärungsbroschüre zur Hüfttotalprothesenoperation
Das künstliche Hüftgelenk

Abbildung 1 Verschiedene Hüftprothesenmodelle
Eine Arthrose kann grundsätzlich leider bis heute nicht geheilt werden. Hingegen können Schmerzen gelindert werden durch eine Physiotherapie mittels Heilgymnastik, Muskelaufbau, Dehnungsübungen jedoch auch durch Bäder, Wärme und Elektrotherapie gelingt es oft die Beschwerden zu reduzieren und die Progredienz eines Hüftarthroseleidens zu verlangsamen. Weitere medikamentöse Möglichkeiten bestehen in der Abgabe von so genannten Chondroprotektiva, das sind Knorpelschutzpräparate wie Chondroitinsulfat oder auch Fischknorpelextrakte, ebenso zahlreiche weitere, auf natürlicher pflanzlicher Basis bestehende Mittel wie entzündungshemmende Grünlippmuschelextrakte, Teufelskralle, etc. Zusätzlich haben auch Glucosamin und Vitaminpräparate einen sehr günstigen Einfluss auf das erkrankte Gelenk.
Wenn solche konservative Behandlungsmöglichkeiten jedoch nicht mehr ausreichend Hilfe und Linderung bringen, ist nur noch die Hüftgelenks-Totalprothesenoperation erfolgversprechend. Sie gilt heute als die beste und nachhaltigste Methode, um ein Arthroseleiden wirkungsvoll und nachhaltig zu behandeln.
Abbildung 2 Schemadarstellung eines Kunstgelenkersatzes an der Hüfte
Die früher durchgeführten Umstellungsoperationen mit Stellungsveränderungen des Hüftgelenkkopfes oder auch die Versteifungsoperation des Hüftgelenkes (Arthrodese) werden heute nur noch in speziellen Ausnahmesituationen durchgeführt.
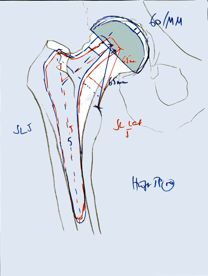
zum Vergrößern auf Bild klicken
Abbildung 3 Planung einer Kunstgelenkersatzoperation an der Hüfte
Abbildungen 4 und 5 Die von uns implantierten Prothesenmodelle, gehören zu den modernsten High End Implantaten und basieren auf langer Fertigungstradition und Werkerfahrung
Eine detaillierte Patienteninformation finden sie hier: Das Künstliche Hüftgelenk .pdf
last edited Nov 1 2008
----------------------------
Hüft-Totalprothese
Bilder zum Vergrössern anklicken
Ist eine Hüftarthrose, die sog. Coxarthrose, soweit fortgeschritten, dass ein erheblicher Leidensdruck besteht, welchem mit nicht-chirurgischen Mitteln nicht mehr beizukommen ist, dann muss das mechanische Problem des geschädigten Hüftgelenkes auch mechanisch gelöst werden.
Dazu wird der geschädigte Hüftkopf entfernt und durch einen künstlichen ersetzt. Dieser sitzt auf einem Prothesenschaft, welcher wie ein Setzholz im röhrenförmigen Oberschenkelknochen (Femur) sitzt. Der Kopf läuft in einer künstlichen Pfanne, welche im knöchernen Becken (Acetabulum) verankert ist.
Die Befestigung erfolgt heute meist sog. unzementiert. Dabei wird im Knochen mit speziellen Instrumenten ein Sitz für das Kunstgelenk vorbereitet. Dieser Sitz ist etwas kleiner dimensioniert als die Prothesenkomponente. Diese verklemmt sich beim Einsetzen im vorbereiteten Sitz. Dadurch kann mit den heutigen Gelenken ein genügender Halt erzielt werden, dass die Gelenke von Anfang an belastbar sind.
Die spezielle Oberflächeneigenschaften der meist aus Titan gefertigten Kunstgelenke führt zu einer anschliessenden aktiven Integration des Gelenkes, der Knochen wächst an die Prothesenoberfläche.
Das nebenstehende Bild zeigt, wie der Knochen (rosa) zwischen und direkt an die Oberfläche der Titanstruktur (schwarz) wachsen kann. Ein so festgewachsenes Gelenk wird sehr dauerhaft gehalten.
Bezüglich des Alters gibt es weder nach oben, als auch nach unten keine klare Grenze. Entscheidend ist auch hier, dass die konservativen (nicht-operativen) Therapiemöglichkeiten ausgeschöpft sind und ein Gelenkersatz wegen dem Leidensdruck unumgänglich wird.
Quelle: http://www.schatzmann-ortho.ch/schwerpunkte/huefte/hueftprothese/index.php
Ausrenken der Gelenkprothese:
______________________________________________
Hip Resurfacing
Orthopade. 2012 Jun;41(6):442-51. doi: 10.1007/s00132-012-1899-6.
[Article in German]
Klotz MC, Breusch SJ, Hassenpflug M, Bitsch RG.
Source: Orthopädische Universitätsklinik Heidelberg, Schlierbacher Landstr. 200a, 69118, Heidelberg, Deutschland. matthias.klotz@med.uni-heidelberg.de
Abstract
Hip resurfacing is a common method for therapy of coxarthritis and is currently under discussion. The aim of this study was to analyze hip resurfacing follow-up studies with more than 5 years follow-up time. A total of 17 studies which matched the inclusion criteria were analyzed. The survival rate after 5-6 years was 96.3%, after 7-8 years 93.8% and after 9-10 years 90%. Young men with primary coxarthritis and surgery by an experienced surgeon showed the best results. The main causes for revision were aseptic loosening with 34.4% and fracture of the proximal femur with 31.9%. Dislocation as a cause for revision was rare and occurred in 2.8% of all cases. Hip resurfacing showed worse results than conventional hip arthroplasty. The risk for complications was high especially for women, with small prostheses and in patients with suboptimal positioning of the prosthesis.
A Patient's Guide to Hip Resurfacing Arthroplasty
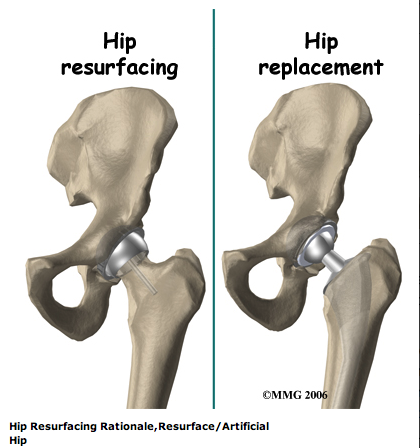
Prof. Dr. med. E. Winter / "BHR" = McMinn-Prothese / Stand Nov. 2012 1
Schaftbasierte Hüftendoprothesen (z.B. "Bicontact, "Zweymüller und "CLS") zeigen sehr gute Standzeiten > 90% nach 15-20 Jahren.
Die 10-Jahres-Überlebensrate bei jungen aktiven Patienten < 55J. mit schaftbasierten Hüftprothesen liegen teils unter 70% * Einer der Gründe ist, dass das Knochenrohr des Oberschenkelknochens nur eingeschränkt geeignet ist, die durch einen Prothesenschaft eingebrachten Kräfte bei einem jüngeren Patienten mit stärkerer körperlicher Belastung (Beruf, Sport) auf Dauer zu kompensieren
*Ziegler, J. et al Results for endoprosthetic care in patients younger than 50 years.
Orthopäde 36 (2007) 325-336
Malchau, H, et al (2002) The Swedish total hip replacement register J. Bone Joint Surg.
A-84 (2002) 2-20
Australisches Prothesenregister 2010: National Joint Replacement Registry AOA (Annual
Report 2010). http://www.dmac.adelaide.edu.au
Klotz, M.C.M., S.J. Breusch, M. Hassenpflug, R.G. Bitsch: Fünf- bis Zehn-Jahresergebnisse
für den Oberflächenersatz des Hüftgelenks. Orthopäde 41 (2012) 442-451
Eine Alternative zu den schaftbasierten Hüftprothesen bei jungen, aktiven Patienten ist die Oberflächenersatzprothese des Hüftgelenkes ("hip resurfacing")
------------------------------------------------------------------------------------
Hip Anatomy
Quelle: http://www.eorthopod.com/content/hip-anatomy
After Surgery: What happens after surgery?
(Quelle)
After surgery, your hip will be covered with a padded dressing. Special boots or stockings are placed on your feet to help prevent blood clots from forming. A triangle-shaped cushion may be positioned between your legs to keep your legs from crossing or rolling in.
If your surgeon used a general anesthesia, a nurse or respiratory therapist will visit your room to guide you in a series of breathing exercises. You'll use a breathing device known as an incentive spirometer to improve breathing and avoid possible problems with pneumonia.
Physical therapy treatments are scheduled one to three times each day as long as you are in the hospital. Your first session is scheduled soon after you wake up from surgery. Your therapist will begin by helping you move from your hospital bed to a chair. By the second day, you'll begin walking longer distances using your crutches. Most patients are safe to put comfortable weight down when standing or walking. However, if your surgeon used an uncemented prosthesis, you may be instructed to limit the weight you bear on your foot when you are up and walking.
Your therapist will review exercises to begin toning and strengthening the thigh and hip muscles. Ankle and knee movements are used to help pump swelling out of the leg and to prevent the formation of blood clots.
This procedure requires the surgeon to open up the hip joint during surgery. This puts the hip at some risk for dislocation after surgery. To prevent dislocation, patients follow strict guidelines about which hip positions to avoid (called hip precautions). Your therapist will review these precautions with you during the preoperative visit and will drill you often to make sure you practice them at all times for at least six weeks. Some surgeons give the OK to discontinue the precautions after six to 12 weeks because they feel the soft tissues have gained enough strength by this time to keep the joint from dislocating.
Related Document: A Patient's Guide to Artificial Hip Dislocation Precautions
Patients are usually able to go home after spending two to four days in the hospital. You'll be on your way home when you can demonstrate a safe ability to get in and out of bed, walk up to 75 feet with your crutches or walker, go up and down stairs safely, and consistently remember to use your hip precautions. Patients who still need extra care may be sent to a different hospital unit until they are safe and ready to go home.
Your staples will be removed two weeks after surgery.
Most orthopedic surgeons recommend that you have checkups on a routine basis after your joint resurfacing. How often you need to be seen varies from every six months to every five years, according to your situation and what your surgeon recommends.
Patients who have a joint implant will sometimes have episodes of pain, but if you have pain that lasts longer than a couple of weeks, you should consult your surgeon. During the examination, the orthopedic surgeon will try to determine why you are feeling pain. X-rays may be taken of your hip to compare with the ones taken earlier to see if there is any evidence of fracture or loosening.
Rehabilitation: What should I expect during my recovery?
(Quelle)
After you are discharged from the hospital, your therapist may see you for one to six outpatient visits. This is to ensure you are safe in and about the home and workplace and getting in and out of a car. Your therapist will review your exercise program, continue working with you on your hip precautions, and make recommendations about your safety. Your therapist may use heat, ice, or electrical stimulation to reduce any swelling or pain.
You should use your crutches or cane(s) as instructed. Your surgeon may only want you to place the toes of your operated leg down for up to six weeks after surgery. You'll advance the weight you place through your sore leg as tolerated.
Patients are usually able to drive within three weeks and walk without a walking aid by six weeks. Upon the approval of the surgeon, patients are generally able to resume sexual activity by one to two months after surgery.
Therapists sometimes treat their patients in a pool. Exercising in a swimming pool puts less stress on the hip joint, and the buoyancy lets you move and exercise easier. Once you've gotten your pool exercises down and the other parts of your rehab program advance, you may be instructed in an independent home program.
When you are safe in putting full weight through the leg, several types of balance exercises can be chosen to further stabilize and control the hip.
Many patients have less pain and better mobility after having hip resurfacing. Your therapist will work with you to help keep your new joint healthy for as long as possible. This may require that you adjust your activity choices to keep from putting too much strain on your new hip joint.
There is a belief that with hip resurfacing the patient can return to full participation in recreational or professional sports. Long-term results have not been studied to support this idea. Most surgeons agree that joint resurfacing allows patients to be more active than is acceptable for a standard total hip replacement.
Although resurfacing materials are strong, they aren't immune to wear and tear. Surgeons still advise patients to avoid high-impact activities. Heavy sports that require jogging, running, jumping, quick stopping and starting, and cutting are discouraged. Repetitive impact can strain the resurfacing, increasing the risk of loosening.
Your therapist's goal is to help you maximize strength, weight shift evenly, walk normally, and improve your ability to do your activities. When you are well under way, regular visits to the therapist's office will end. Your therapist will continue to be a resource, but you will be in charge of doing your exercises as part of an ongoing home program.
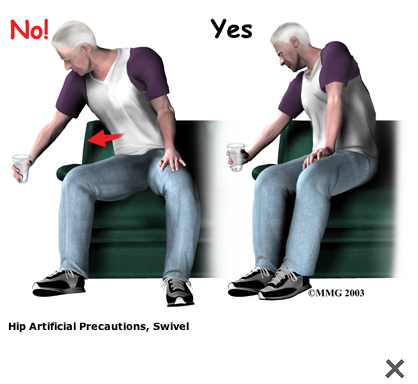
A Patient's Guide to Artificial Hip Dislocation Precautions
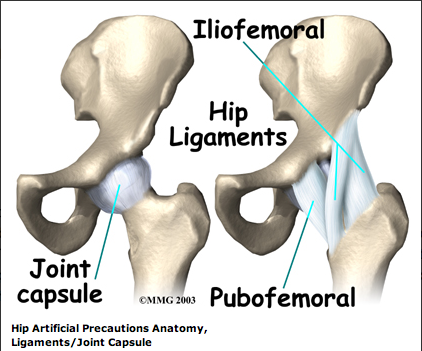
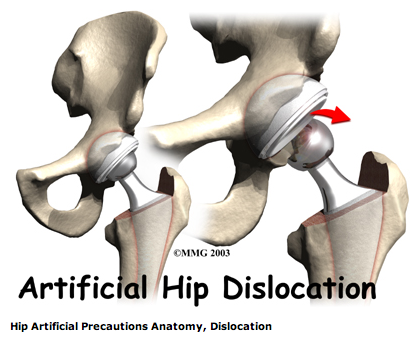
More severe movement restriction when posterior incision:
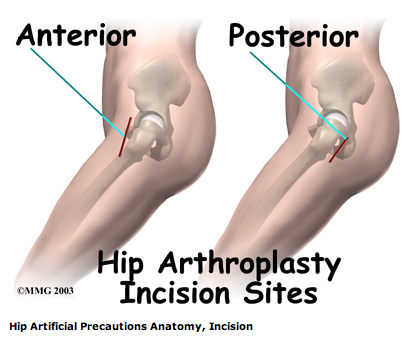
The main positions and movements to avoid after
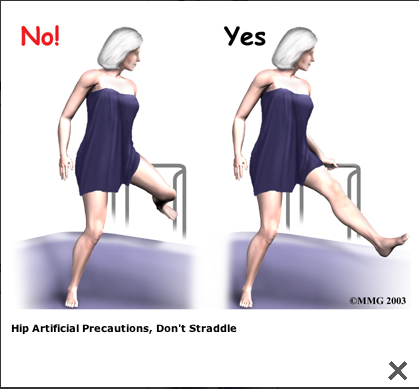

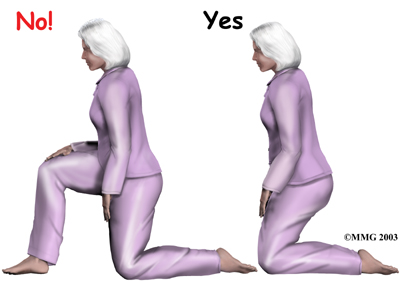



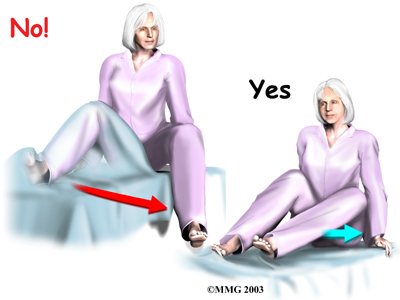
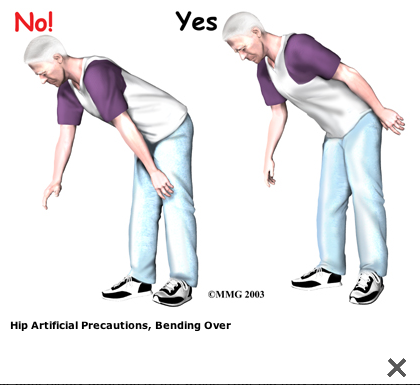
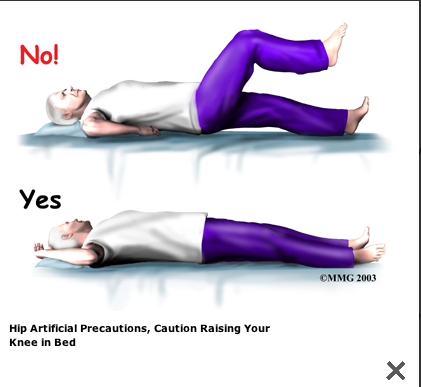
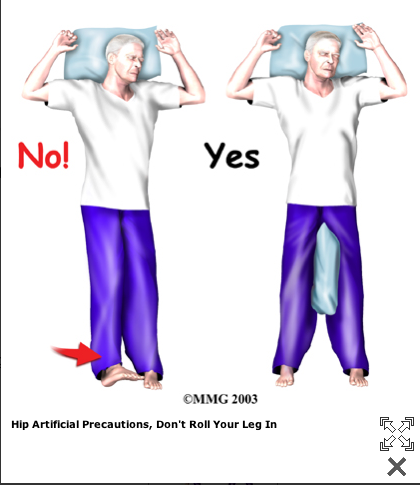
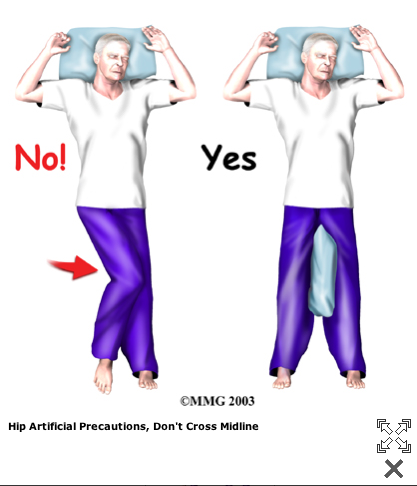
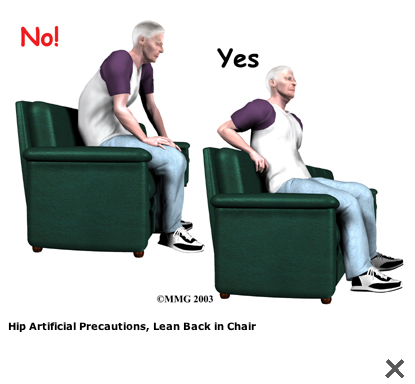
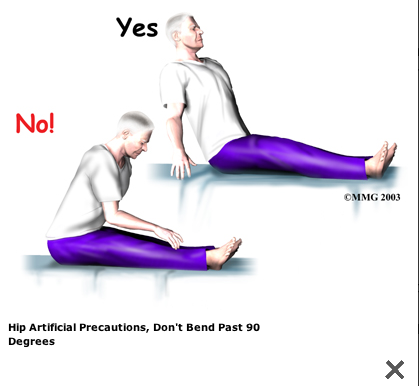

Orthopäden mit Arbeitsgebiet Stoßwellentherapie - Triggerpunkt-Akupunktur
|
Orthopädie am Roseneck http://www.orthopaedie-am-roseneck.de/ |
|
|
Hohenzollerndamm 90 zwischen Karlsbader und Berkaer 14199 Berlin Telefon: +49-30- 825 90 45 Telefax: +49-30- 825 90 47 E-Mail: praxis@am-roseneck.de Internet: www.am-roseneck.de Mo, Di, Do 9 - 18, Mi, Fr 9 - 14 |
|
Dr. Gunnar Sax |
Dr. Joachim Müller-Foti |
Dr. Fred Rainer Villbrandt |
|
|
Operationsvermeidende Therapiekonzepte Stoßwellentherapie (ESWT) |
|
|
|
|
Orthopädiepraxis Gesundbrunnen |
|
|
Ulrike Arntz Orthopädie 13357 Berlin Badstr. 11 Tel. 030 - 49 330 90 |
|
|
|
|
|
|
Manuelle Medizin | Chirotherapie Akupunktur Sportmedizin Stoßwellentherapie (ESWT) Pulsierende Magnetfeldtherapie (PMT) Arthrosetherapie |
|
|
|
|
Orthozentrum Berlin |
|
|
Volker Franke Donaustr. 39 zwischen Anzengruber und Ark Lidl/Aldi und Berkaer 12043 Berlin Telefon: 030 681 7054 Telefax: 030 681 7056 |
|
Dr. Michael Jung - Dr. Olaf Freiberger - Volker Franke Fachärzte für Orthopädie und Unfallchirurgie, |
Termin: V. Franke, Mo, 9.9.2013, 14 Uhr http://orthozentrum-berlin.de/online-terminvereinbarung?institution=c5682b72-5230-41bc-9683-e099577f20b8&token=rxwmsmplfj my profile: http://orthozentrum-berlin.de/online-terminvereinbarung/ |
|
|
|
|
|
|
Version: (16.1.2014) 15.5.2015